妊活をしていても妊娠しないと、もしかして不妊症かも?と思いますよね。でも、不妊症ってどういうものか知らずに妊活をはじめたカップルも多いはず。
ここでは、不妊症の原因と不妊症の検査方法についてご紹介します。
不妊症とは?

不妊症とは日本産婦人科学会によると妊娠を考えている男女が健康な体で避妊をせずセックスをして、1年間妊娠しない場合を言います。
また、女性がかつて子宮内膜症だったり、生理周期が乱れていたりすると妊娠しにくくなり不妊症と診断される場合があります。
不妊症と診断された場合の妊活は、不妊治療が主な手段となります。不妊治療とは一般的に身体にもっとも負担が少ない治療から始め、徐々に高度な医療方法へとステップアップしていく治療です。
これって不妊症の症状…?

不妊症は「妊娠しづらい」という症状ですが、以下のような症状がみられる女性には、不妊症の原因となる疾患がある可能性があります。念のため婦人科などで一般検査を受けることをおすすめします。
生理痛がひどい
生理のときに下腹部が痛くなるのは、子宮が収縮して血液を押し出すために必要なことです。年齢を重ねるごとに基本的には痛みが軽減します。しかし、あまりにも痛い場合には子宮内膜症や子宮筋腫、卵管炎症などが考えられます。
経血の量が多すぎたり少なすぎたりする
生理は経血量が150mlを超えたり、1週間以上生理が続いたりすると過多月経と言われます。子宮筋腫や子宮内膜症の可能性があります。逆に、30ml以下や1日や2日で終わる場合には過少月経と言われ、子宮の発育不全によるものや卵巣ホルモンに異常である可能性があります。
生理周期が20日以内や40日以上とバラバラ
生理の周期は26日から35日が正常であるとされています。周期が短かったり長かったりする場合やバラバラで乱れている場合には、ホルモンの分泌異常や無排卵の可能性があります。
ほかにも、おりものの状態がいつもと違ったり、不正出血があったり、生理の頻度が減ってしまったりというのも不妊症の原因となる疾患の可能性があるので、早めに診察を受けるようにしましょう。
男女別で見る不妊症の原因

不妊の原因は男性、女性それぞれに存在する可能性があります。ここでは男性と女性それぞれに考えられる不妊の原因や症状について紹介します。
女性に考えられる不妊症の原因
女性に考えられる不妊症の原因には、以下のようなものがあります。
| 女性の不妊因子 | 病状 | 病態/原因疾患 |
|---|---|---|
| 排卵因子 | 排卵障害 | 高プロラクチン血症、多嚢胞性卵巣症候群など |
| 卵管因子 | 閉塞、狭窄、癒着 | 性器クラミジア感染症など |
| 子宮因子 | 子宮内膜への着床障害、精子の卵子到達妨害 | 子宮筋腫、子宮内膜ポリープ、先天奇形など |
| 頸管因子 | 精子の子宮内到達を妨害 | 子宮頸管の炎症、粘液分泌異常など |
| 免疫因子 | 抗精子抗体の生成 | 免疫異常 |
このほかにも明らかな不妊の原因がみつからない場合もあります。
排卵因子
規則正しく生理のある女性は、生理のおよそ2週間前に排卵します。排卵すると女性ホルモンの分泌が変わり、子宮も徐々に妊娠に向けての準備をし始めます。妊娠しなければ、子宮内膜が剥がれ落ちて生理が来ます。
しかし生理不順になると、生理のような出血をしても排卵しないケースがあります。排卵しないと妊娠には至りません。
排卵が起こらない原因として、甲状腺など女性ホルモンを分泌する仕組みに影響のある病気にかかっていたり、肥満や痩せすぎ、ホルモンバランスの乱れなどが考えられます。
排卵をしているかどうかは、基礎体温を記録していると分かりやすいです。排卵がない場合は排卵を促す治療や原因となっている疾患の治療が必要です。
卵管因子
卵管は卵子と精子が出会う場所で、卵子と精子とが受精卵になり子宮に行くための管です。卵管が詰まってしまっている場合、妊娠はできません。
卵管が炎症を起こす原因となるクラミジア感染症にかかっていたとしても、ほとんど無自覚のまま気がつかず卵管が詰まってしまうといわれています。
ほかにも、子宮内膜症の影響により卵管周辺に癒着が起こり、卵管が詰まってしまっているケースもあります。
頚管因子
子宮の出口を巾着のように締め、バリアの役割をするのが子宮頚管です。排卵の時期が迫ってくると精子の通りを良くするために、子宮頚管の内部が変化します。
しかし、バリアの役割が強くなると精子が子宮までたどり着くことができず、妊娠しにくくなってしまうのです。人間の体には、ウイルスの侵入を防ぐための免疫があります。
実はこの免疫は、体外からやってくる精子にも攻撃をしてしまう場合があります。もしも精子を攻撃する抗体が女性の体にある場合には、精子の運動能力が低くなり、卵子まで泳いでいくことができず妊娠できなくなってしまいます。
そのほかに、子宮の先天的な異常や子宮筋腫などの子宮が原因となり妊娠しにくくなっている場合もあります。
原因が男性側にある場合の不妊症
| 分類 | 病状 | 病態/原因疾患 |
|---|---|---|
| 軽度~中等度の精液性状低下 |
|
造精機能障害 |
| 高度の精液性状低下 |
|
造精機能障害、低ゴナドトロピン性性腺機能低下症、停留精巣術後 |
| 無精子症 | 精液中に精子がまったく見られない | 閉塞性無精子症(精路通過障害)、クラインフェルター症候群ほか |
| 性機能障害 | 勃起障害、膣内射精障害など | 精神性、糖尿病など |
造精機能障害
男性不妊の原因として造精機能障害があげられます。造精機能障害とは精子の数が少なかったり、精子が精液内になかったり、精子の運動能力が低かったりすることを指します。
精巣静脈瘤で精巣中の温度が高くなると、精子の運動能力が低下し、数自体も減ってしまうと言われています。しかし、中には特に原因がなくても精子が作られていない人もいます。
精路通過障害
精子が作られていても精路通過障害があると、精子が移動するための管が詰まっている状態で射精をしても精子を排出させることができません。
この原因としては過去に精巣上体炎などにより精管が詰まってしまっていることが原因の1つです。
性機能障害
性機能障害は、近年増加傾向にある不妊症の原因であり、EDと言われる勃起障害や膣内射精障害といったセックスで射精することができないことを指します。
妊活での思わぬストレスや、プレッシャーなど、メンタル的なものが原因と考えられています。しかし、中には糖尿病などの病気によって性機能障害を起こす場合もあります。
不妊症の検査方法

不妊症の検査は病院やクリニック、医師ごとに検査項目が異なります。ここでは、一般的な項目と特殊な項目などにわけて紹介しますが、それぞれの検査項目については、個別の病院やクリニックで説明を受けるようにしましょう。
不妊の6大基本検査
不妊のおおまかな原因をつかむために、以下の基本検査を行います。
| 検査名 | おもな目的 | 性別 | 検査タイミング |
|---|---|---|---|
| 基礎体温 | 排卵の有無、黄体機能不全の有無 | 女性 | 初回検査時。数か月分の基礎体温表をもとに検査 |
| 精液検査 | 精液性状(精子の濃度、運動率、形態など)の調査 | 男性 | 適宜 |
| 頸管粘液検査 | 精子の通りやすさの把握、卵胞の成熟度、排卵日の予測 | 女性 | 排卵数日前 |
| フーナーテスト(ヒューナーテスト) | 頚管粘液の中に精子が侵入しているか確認 | 女性(ただし男性の性交が必要) | 性交後(排卵日ごろの朝) |
| 子宮卵管造影検査 | 子宮の形や卵管の閉塞などを検査 | 女性 | 月経後 |
| 経腟超音波検査 | 子宮内膜や卵胞の観察。子宮筋腫、子宮腺筋症、卵巣嚢腫などの診断 | 女性 | 排卵期、黄体期 |
女性の不妊検査
女性の不妊検査は、月経周期に合わせて行う検査が多くあります。
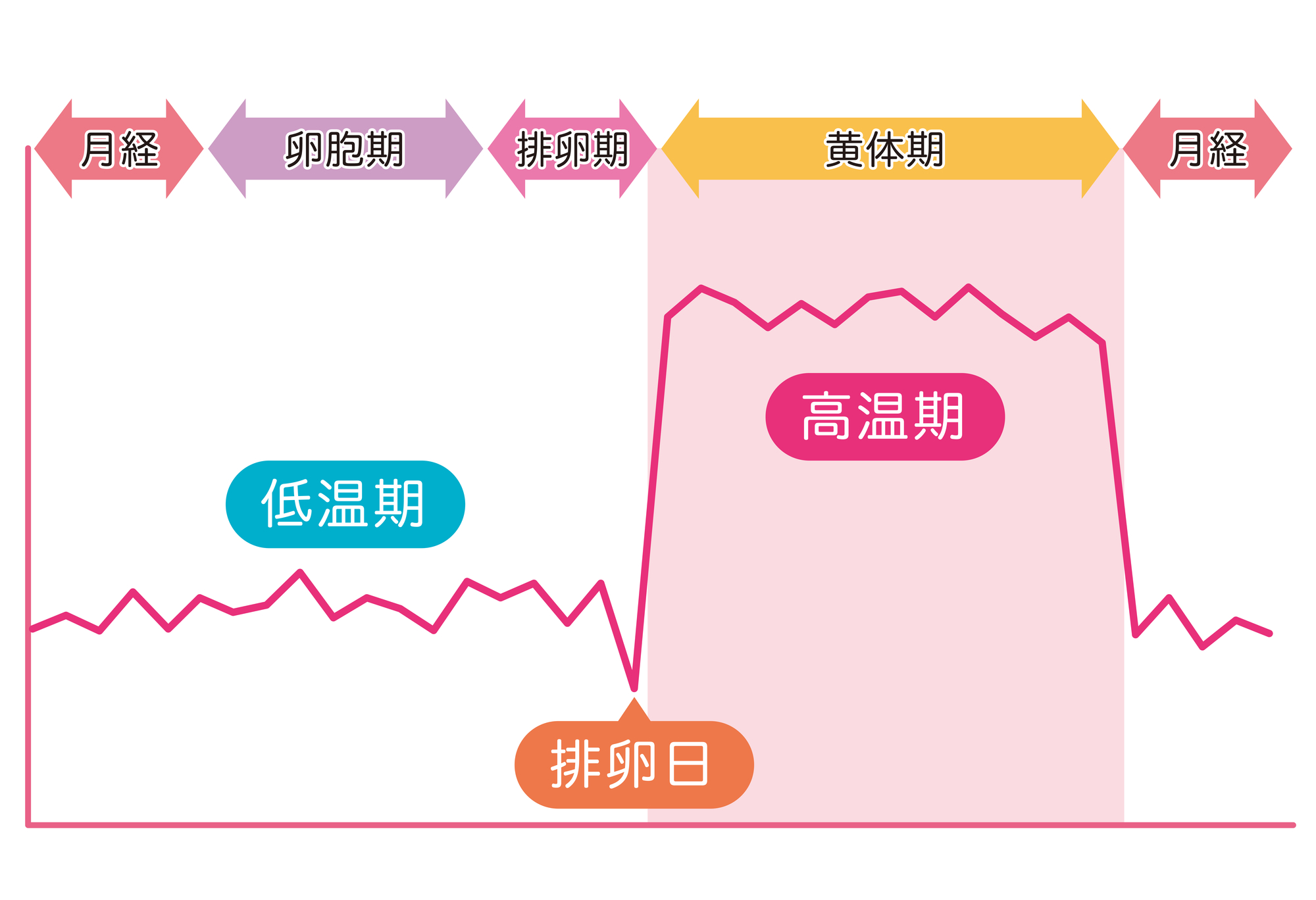
| 月経期 | 卵胞期 | 排卵期 | 黄体期 |
|---|---|---|---|
| ホルモン検査 LH-RHテスト、TRHテスト |
子宮卵管造影検査 ホルモン検査 経腟超音波検査 子宮鏡検査 |
フーナーテスト(ヒューナーテスト) 排卵診断薬検査 経腟超音波検査 頸管粘液検査 |
ホルモン検査 経腟超音波検査 |
| その他 | |||
| クラミジア抗原・抗体検査 抗精子抗体検査 CA125検査 AMH(抗ミュラー管ホルモン)検査 腹腔鏡検査/MRI |
|||
月経期に行う検査
ホルモン検査
血液を採取して、血液中のE2(卵胞ホルモン・エストロゲン)、FSH(卵胞刺激ホルモン)、LH(黄体化ホルモン)、PRL(プロラクチン)を測定します。
E2(卵胞ホルモン・エストロゲン)
卵巣から分泌され。卵胞の発育や子宮内膜の増殖などに関与します。
FSH(卵胞刺激ホルモン)
脳下垂体から分泌され、卵巣に働きかけ卵胞を育てます。
LH(黄体化ホルモン)
脳下垂体から分泌され、卵巣に働きかけ排卵を促し黄体を形成します。
PRL(プロラクチン)
下垂体前葉から分泌され、乳汁を分泌させます。
LH-RHテスト、TRHテスト
LH-RHテストは、LH-RHを注射し反応をみるテストです。排卵に関わる脳下垂体と卵巣との連携度合いを確認します。
TRHテストは、TRHを注射しTSH(甲状腺刺激ホルモン)とPRL(プロラクチン)の反応をみるテストです。脳視床下部から脳下垂体、甲状腺系において機能障害がある部位を推測します。
卵胞期(低温期)に行う検査
子宮卵管造影検査
子宮口からカテーテルを用いて造影剤(ヨード)を静かに注入して、レントゲン撮影を行います。これにより、子宮の形・大きさと卵管の通りやすさを確認します。
造影剤が卵管を通るときに痛みを感じる女性もいますが、重要な情報なので医師に伝えましょう。
なお、この検査には卵管の軽度の癒着なら広げる効果があり、妊娠しやすい状態になると考えられています。
ホルモン検査
卵胞期のホルモン検査は、E2(卵胞ホルモン・エストロゲン)、FSH(卵胞刺激ホルモン)、LH(黄体化ホルモン)を確認します。
経腟超音波検査
卵胞期中の経腟超音波検査は、卵胞の発育度をチェックします。
通気検査
子宮口からカテーテルを用いて炭酸ガスを子宮と卵管に送り込み、卵管の閉塞をチェックします。子宮卵管造影検査と同様に卵管の軽度の癒着なら広げる効果があり、妊娠しやすい状態になることも期待できます。
子宮鏡検査
子宮口から直径3mmほどの細いカメラ(ヒステロファイバースコープ)を挿入し、子宮の中を見て、ポリープや病巣、延焼の有無をチェックします。
排卵期に行う検査
フーナーテスト(ヒューナーテスト)
検査日の朝に性交し、精子が頚管粘液の中にどれだけ侵入しているか、動いているかをチェックします。
排卵診断薬検査
排卵検査薬を用いて尿検査をおこない、排卵をしているか確認します。
経腟超音波検査
排卵期中の経腟超音波検査は、卵胞の大きさに加えて、子宮内膜の厚さをチェックします。ちなみに、卵胞から卵子が飛び出したかどうかも確認できます。
頸管粘液検査
子宮頸管粘液が十分に分泌されているかどうかをチェックします。
黄体期に行う検査
ホルモン検査
黄体期のホルモン検査は、E2(卵胞ホルモン・エストロゲン)、LH(黄体化ホルモン)、PRL(プロラクチン)をチェックします。
経腟超音波検査
黄体期中の経腟超音波検査は、黄体期での排卵の有無、子宮内膜の厚さをチェックします。
その他の検査
クラミジア抗原・抗体検査
クラミジア感染症により卵管閉塞などが引き起こされるため、血液検査によってクラミジア感染症にかかったかをチェックします。
抗精子抗体検査
抗精子抗体とは、精子を攻撃し排除しようとする抗体です。この抗体を女性が持っていると精子を拒絶してしまい妊娠しづらくなる原因となるため、血液検査をおこない、この抗体の有無・強さをチェックします。
CA125検査
CA125は卵巣がんや子宮がんの進行に伴って血液中に増える物質。不妊検査では、おもに子宮内膜症の確認をおこないます。
AMH(抗ミュラー管ホルモン)検査
AMHは発育過程の卵胞から分泌されるホルモンで、原資卵胞から発育している卵胞の数を血液中のAMHが反映していると考えられています。これにより卵巣にある卵子の数を推測することができます。
腹腔鏡検査
へそからカメラを入れてお腹のなかを観察します。子宮や卵巣をはじめとする骨盤内臓器の状態が確認できるため、子宮内膜症や卵管周囲の癒着など他の検査ではわからない不妊の原因を探ることが可能です。
MRI
子宮や卵巣の詳細な形態がわかるため、子宮筋腫や子宮内膜症などの診断に有用です。
男性の不妊検査

精液検査
マスターベーションによって採取した精液を検査します。
| 精液検査項目 | WHO 2010の基準値 |
|---|---|
| 精子量 | 1.5mL 以上 |
| 総精子数 | 3900万/全精液量 以上 |
| 精子濃度 | 1500万/mL 以上 |
| 運動率 | 40% 以上 |
| 前進運動率 | 32% 以上 |
| 生存率 | 58% 以上 |
| 正常形態率 | 4% 以上 |
泌尿器科的検査
精液検査で異常がある場合には精巣静脈瘤などの病気がないかなお、泌尿科的検査を行います。
不妊症だと思ったら早めの検査がおすすめ

女性の不妊症は生活習慣の乱れによってホルモンバランスが崩れていたり、なんらかの疾患や感染症によってさまざまな場所に原因が潜んでいることがあります。
男性も性交ができない、射精できない、といった目に見える症状以外にも、不妊の原因があることをよく知っておきましょう。
また男女ともに年齢を重ねることによって不妊症となる可能性が高まっていきます。
もう少し早く検査しておけば、という不妊症に悩むカップルも多いのが現状。妊活をしていて、不妊症かも?と思ったら、カップルで相談して、早めの不妊症検査を受けることをおすすめします。



